सिकलसेल अॅनिमिया : ‘ना जगू देतो ना मरू देतो असा जीवघेणा आजार’

- Author, प्राजक्ता धुळप
- Role, बीबीसी मराठी
सिकलसेल हा आनुवांशिक आजार आहे. पिढ्यानपिढ्या आई-वडिलांकडून बाळाकडे संक्रमण होत असलेल्या आजाराचे रुग्ण वाढतायत. संभाव्य आकड्यांचा अंदाज घेत केंद्र सरकारने 2023च्या बजेटमध्ये एक मिशन जाहीर केलं.
सिकलसेल अॅनिमिया आजारामुळे मनोज पावरा यांच्या चेहऱ्यावरच्या वेदना स्पष्टपणे दिसत होत्या. आपल्याला कधीच बरा होणार नाही असा आजार झालाय हे जेव्हा त्यांना कळलं तेव्हा त्यांचं वय 14 वर्षं होतं.
या आजारामुळे त्यांच्यासारख्या व्यक्ती खरंतर सरासरी 40 वयापर्यंतच जगतात. पण मनोज वयाची पन्नास वर्षं पूर्ण करत आहेत.
अनेकदा मरणाच्या दारातून परत आले आहेत. इतक्या वर्षांत त्यांनी कित्येक दिवस-रात्री रडून काढल्या आहेत.
ते सांगतात, "मी खूप भोगलंय, तुम्ही भोगू नका. फक्त रुग्णाला त्रास होत नाही तर संपूर्ण कुटुंबाला आजाराचा त्रास होतो. आर्थिक, मानसिक परिस्थिती खालावते.”
पण ते म्हणतात हा आजार टाळणं हे तुमच्या हातात आहे.
सिकलसेल अॅनिमियाचं 2047 पर्यंत उच्चाटन करण्यासाठी भारतात मिशन सुरू करण्यात येतंय. त्यासाठी येत्या तीन वर्षांमध्ये 40 वर्षं वयापर्यंतच्या जवळपास 7 कोटी आदिवासींची रक्त तपासणी करण्यात येणार आहे.
केंद्र सरकार आणि राज्य सरकार एकत्रितपणे सिकलसेल निर्मुलनाचा कार्यक्रम आखणार असल्याचं केंद्रीय अर्थमंत्री निर्मला सितारमन यांनी म्हटलं.

हा आजार प्रामुख्याने आदिवासी भागातच आढळतो. 2011 च्या जनगणनेनुसार 6 कोटी 78 लाख आदिवासी भारतात आहेत. भारत सरकारच्या मते- प्रत्येक 86 व्या आदिवासी व्यक्तीमागे सिकलसेल आजाराचा एक रुग्ण सापडतो.
जागतिक आरोग्य संघटनेसारख्या आंतरराष्ट्रीय संस्थांच्या रिपोर्ट्सनुसार सब सहारन आफ्रिकन देश, द मेडीटेरानिअन, मिडल ईस्ट आणि भारतात सिकलसेलचे सर्वाधिक रुग्ण आहेत. आणि पुढल्या काही वर्षांत रुग्णांचे आकडे वाढण्याचे संकेत संशोधनातून पुढे आले आहेत.
मनोज पावरा हे नंदुरबार जिल्ह्यातील धडगाव या अतिदुर्गम भागात राहतात. सातपुड्याच्या डोंगररागांमध्ये वसलेला हा भाग जिल्ह्याच्या मुख्य ठिकाणापासून 70 किलोमीटर अंतरावर आहे.
तिथे पोहचण्यासाठी साधारण तीन तास लागतात. या भागात पावरा आणि भिल्ल जमातीचे आदिवासी राहतात. प्रवास करायचा असेल तर खासगी जीपवर किंवा एसटीवर अवलंबून राहावं लागतं.
कोयत्याच्या आकाराच्या पेशी
सिकलसेल अॅनिमिया या रक्ताच्या आजाराने मनोज यांचं आयुष्यच नाही तर कुटुंबही पोखरलं गेलं.
मनोज सांगतात- “आम्ही सात भावंड. त्यातली दोन पीडित (sufferer) तर चार भावंडं वाहक (carrier) होती. फक्त एका बहिणीलाच हा आजार नव्हता. पण दुसरी बहिण माझ्यासारखीच आजाराने त्रस्त होती”
आई-वडील यांना किंवा त्यांच्यापैकी एका व्यक्तीला सिकलसेल आजार असेल तर पुढच्या पिढीला त्याचं संक्रमण होतं.
रुग्णाच्या शरिरात, रक्तात नेमकं काय बदल होतात त्याविषयीची सविस्तर माहिती आरोग्य आणि कुटुंब कल्याण मंत्रालयाच्या तसंच सुदाम काटे रिसर्च फाऊंडेशनच्या वेबसाईटवर उपलब्ध आहे.
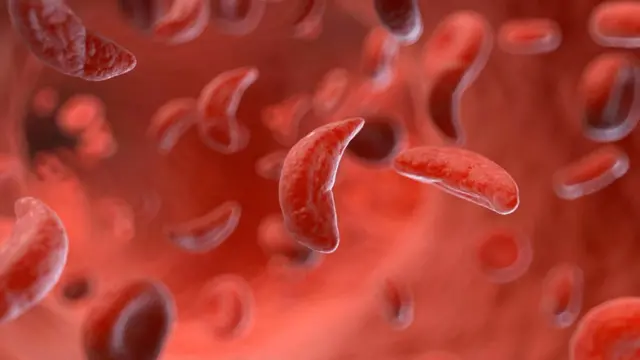
सिकलसेल न झालेल्या व्यक्तीच्या शरीरात Hb-A हिमोग्लोबीन असतं. त्यामुळे लाल पेशींचा आकार गोल आणि लवचिक असतो. सूश्म धमन्यांमधून प्रवास करताना या रक्तपेशी लवचिक असल्याने हवा तसा आकार घेतात. पण सिकलसेलच्या बाबतीत असं होत नाही.
सिकलसेल अॅनिमिया असलेल्या व्यक्तीच्या लाल रक्तपेशीतील हिमोग्लोबीन सदोष असतं. त्याला Hb-S म्हणतात. या कारणामुळे रक्त पेशी सिकल म्हणजेच कोयत्याचा आकार घेतात. आणि कडक वाकड्या होऊन रक्तवाहिन्यांमध्ये अडकतात.
परिणामी लाल पेशींमधील ऑक्सिजन घेऊन जाण्याची क्षमता आणि रक्तप्रवाहाचा वेग मंदावतो. रक्ताभिसरण होत नाही त्यामुळे रक्ताची कमतरता भासते, आणि अॅनिमिया होतो.
बहिणीचा क्रायसीसमध्ये मृत्यू
या सदोष पेशींमुळे पीडित रुग्णांना असह्य वेदना होतात.
“हातपाय ठणकणं, कंबरेत, छातीत, मानेमध्ये, पोटात दुखणं. असा कोणता भाग नाही की जिथे सिकलसेलचा त्रास नाही. ना जगू देतं ना मरू देतं असा हा जीवघेणा आजार. क्रायसिस म्हणजेच जेव्हा दुखणं वाढायचं तेव्हा शरिरात प्रचंड वेदना होतात.”
मनोज यांच्या लहान बहिणीचा क्रायसिसमध्ये वयाच्या 23व्या वर्षी मृत्यू झाला. या घटनेला 20 वर्षं उलटून गेली, तरी मनोज आजही त्यातून सावरलेले नाहीत.
एमए बीएड असलेल्या बहिणीचा असा अंत होणं हा कुटुंबावर मोठा आघात होता. “तेव्हा धडगावच नाही तर धुळे नंदुरबारसारख्या जिल्ह्याच्या ठिकाणी सिकलसेलवर उपचार मिळणं कठीण होतं.”

आपल्या मुलीवर जी वेळ ओढवली ती इतर कोणत्याही आदिवासीवर ओढू नये म्हणून मनोज यांच्या वडिलांनी आपली जागा एका खासगी सिकलसेल दवाखान्याला दिली.
महाराष्ट्र आरोग्य मंडळ आणि डॉ. सुदाम काटे यांच्या प्रयत्नातून 1998 मध्ये हा दवाखाना सुरू झाला.
या दवाखान्यात आजही आदिवासींवर मोफत उपचार केले जातात. आज इथे गुजरात, मध्यप्रदेश या राज्यांतून तर महाराष्ट्राच्या धुळे, जळगाव आणि नंदुरबारमधून लोक उपचारासाठी येतात.
हा आजार बरा होत नसल्याने औषधाच्या गोळ्या घेऊन त्याची लक्षणं कमी करता येतात. म्हणजेच रुग्णाला क्रायसिसपर्यंत पोहचू न देणं.
राकेशने शाळा सोडली
शिवाय इथे दोन महिन्यांतून एकदा रक्त तपासणीचा कॅम्प घेतला जातो. डॉक्टर आणि तज्ज्ञांची टीम या चाचण्या आदिवासींना मोफत करून देते. मग रुग्ण पीडित आहे की वाहक याचं निदान केलं जातं.
तज्ज्ञ सांगतात त्यानुसार सिकलसेल रुग्णांचे पीडित (sufferer) आणि वाहक (carrier) असे दोन प्रकार आहेत.
सिकलसेल वाहक असलेल्या व्यक्तींना फारसा त्रास होत नाही. त्यांच्या जनुकांमध्ये या पेशी असतात, त्या ही सुप्त स्वरुपात. पण त्या पुढल्या पिढीत संक्रमित होऊ शकतात.
पण सिकलसेल पीडित रुग्णाचं सगळं आयुष्य वेठीला धरल्यासारखं असतं. पीडित रुग्णाला ही लक्षणं दिसतात- हात-पाय दुखणं, सांधेदुखी आणि सूज, पित्ताशयात खडा, मुतखडा, कावीळ, डोळ्यांत पिवळसर झाक, वारंवार येणारा ताप, पक्षघाताचा झटका येणं. मांडीजवळच्या खुब्याचं हाड झिजणं.
धडगावच्या सिकलसेल दवाखान्यात गेली 10 वर्षं रुग्णांची तपासणी करणारे डॉ. राजेंद्र पाटील सांगतात, “आदिवासींना अशक्तपणा वाटत असतो. ते मलूल झालेले असतात. पहिली सांधेदुखीचीच तक्रार घेऊन येतात.”
या दवाखान्यातल्या गर्दीत मोठ्यांसोबत अनेक लहान वयाचे रुग्णही होते. उंची खुंटलेली, हाता-पायाच्या काड्या झालेली शाळकरी मुलं भेदरलेल्या चेहऱ्याने पाहात होती.

नर्मदा नदीच्या पलिकडील मध्य प्रदेशच्या बडवाणी जिल्ह्यातून वडील आपल्या 11 वर्षांच्या राकेशला (बदललेलं नाव) घेऊन आले होते.
त्यांच्यासोबत गावातले आणखी काही रुग्ण होते, म्हणून त्यांनी 6 हजार रुपये देऊन एक गाडी भाड्याने आणली होती. सकाळी 7 वाजता त्यांनी आपलं गाव सोडलं होतं, ते दुपारी साडेबारा वाजता दवाखान्यात पोहचले होते.
राकेशला चालता येत नव्हतं म्हणून वडिलांनी त्याला उचलून डॉक्टरांसमोर आणलं. फॉलोअपसाठी महिन्यातून एकदा येणं त्याला भाग आहे. या आजारामुळे त्याला सहावीतच शाळा सोडावी लागली.
वडील सांगत होते- तो आता शाळेत जात नाही. कारण त्याला उचलून न्यावं लागतं. तो तीन वर्षं शाळेतच गेलेला नाही. त्याच्या पायात गाठी झाल्या होत्या. त्यानंतर त्यातून पस निघाला. मग पायच हलायचे नाहीत. ऑपरेशन केल्यावर पाय सरळ झाले, पण त्याची हालचाल कमी झाली.”
आजाराशी झुंजणारा राकेश पाय दुमडू शकत नाही की आपल्या पायावर नीट चालू शकत नाही.
‘महु-आंब्याची झाडं विकली’
मनोज यांना खुब्याचं हाड झिजल्यामुळे हीप सर्जरी करून कृत्रिम प्रत्यारोपण करावं लागलं. खुबा म्हणजे मांडीचं हाड आणि कमरेचं हाड यांना जोडणारा उखळी सांधा.
खुब्याचा त्रास त्यांना 12-13 व्या वर्षांपासून जाणवत होता. “कॉलेजमध्ये हॉस्टेलला राहात होतो, तेव्हा मुलं खाली बसायची मला मात्र बसायला जमायचं नाही. तेव्हापासून हळूहळू जास्त त्रास व्हायला लागला.
मग पाय घसरत घसरत चालायला लागलो. मग दोन्ही पायांना तसं झालं. मग काही वर्षांनी माझी हालचालच बंद झाली. हाडांची झीज होते असं स्पेशलिस्ट डॉक्टरांनी सांगितलं.”

सेवाभावी संस्थेच्या मदतीमुळे त्यांनी सात लाख खर्चाचं ऑपरेशन कमी पैशात करून घेतलं.
ते सांगतात, "आदिवासींना हा खर्च परवडणारा नसतो. हा कोरडवाहू शेतीचा भाग आहे, त्यामुळे सगळं पावसाच्या शेतीवर अवलंबून असतं. आदिवासींच्या हातात रोख पैसा फार नसतो. माझ्यासारखे अनेक रुग्ण सिकलसेलच्या उपचारासाठी स्वतःची शेतजमीन, महु-आंब्याची झाडं गहाण टाकतात.
शहराच्या ठिकाणी जाऊन उपचार घेणं खूप खर्चिक असतं. त्यात प्रवास, हॉस्पिटलचा खर्च परवडणारा नसतो. रक्ताचा आजार असल्याने डोंगराच्या वळणदार रस्त्यातून प्रवास करताना मळमळतं. त्यात क्रायसिस असेल तर रक्ताची गरज भासते. ते रक्त मिळणंही कठीण असतं.”
या आदिवासी पट्ट्यात तिन्ही हंगाम तीव्र स्वरुपाचे असतात. प्रचंड पाऊस, बोचरी थंडी आणि कडक उन्हाळा. हे तिन्ही हंगाम सिकलसेल रुग्णांना त्रासदायक ठरतात. या काळात त्यांचं दुखणं अधिक वाढतं.
तज्ज्ञ डॉक्टरांच्या मते, हे दुखणं कमी करण्यावर एकच उपाय म्हणजे स्वतःची काळजी आणि औषधं वेळच्या वेळी घेणं.
गेली वीस वर्षं सुकीबाई पावरा औषधं घेऊन स्वतःची काळजी घेतायत.
सुकीबाईंनी वयाची 45 वर्ष सिकलसेलच्या दुखण्यासह पार केली आहेत. त्यांना नीट भूक लागत नाही आणि पोट दगडासारखं कडक झाल्यासारखं वाटतं.
शिवाय खुबा झिजल्याने त्यांना हालचाली करायला त्रास होतो, लंगडत चालावं लागतं.
खुब्याचं कृत्रिम प्रत्यारोपण कjण्याचा सल्ला डॉक्टरांनी दिलाय. पण ऑपरेशन करायचं तर चार-पाच लाख रुपये कुठून आणणार हा त्यांच्यासमोर प्रश्न आहे.
आदिवासींना वाटायचं चेटकीणीने केलंय...
एकूण सिकलसेल रुग्णांपैकी मांडीचं, खुब्याचं हाड झिजण्याचं प्रमाण साधारण 15 टक्के असल्याचं डॉ. सुदाम काटे सांगतात.
भारतातल्या सिकलसेल अॅनिमिया संदर्भात मोलाचं काम करणारे म्हणून डॉ सुदाम काटे यांचं नाव घेतलं जातं.
मध्यप्रदेश आणि महाराष्ट्रातल्या आदिवासी भागातून त्यांना आदिवासींच्या रक्तावर संशोधन करताना इथेही सिकलसेलचे रुग्ण असल्याचं आढळलं. त्यांनी सिकलसेलच्या या कामासाठी आयुष्यातली 40 वर्षं दिली आहेत.

योगदानासाठी पद्मश्री देऊन त्यांना सन्मानित केलं गेलंय. 1972 साली रशियन मानववंश शास्त्रज्ञांची एक टिम शहादा तालुक्यातील पावरा आदिवासींचा आनुवांशिक गुणांचा अभ्यांस करायला गेली होती. त्या टिमसोबत डॉ. काटे देखील होते.
त्यावेळी आदिवासींची रक्त तपासणी करताना सिकलसेलचे रुग्ण त्या भागात असल्याचं त्यांच्या लक्षात आलं. त्यानंतर महाराष्ट्रातही इतर आदिवासी भागातही पाहणी करण्यासाठी त्यांनी पुढाकार घेतला.
पुण्याच्या आरोग्य महाराष्ट्र मंडळाचा सिकलसेल अॅनिमिया प्रोजेक्ट त्यांनी उभा केला. आज या प्रोजेक्टमुळे इतक्या वर्षांमध्ये 5 हजारपेक्षा रुग्णांचं निदान झालं आहे.
गेल्या 50 वर्षांमध्ये या भागात थोडीशी का होईना जनजागृती झाली आहे, असं डॉ. काटे म्हणतात.
“लोकांची पूर्वी कल्पना होती की हा भुताखेताचा, चेटकिणीचा प्रकार आहे, हा नाहीसा झाला. आता सफररला क्रायसिस झाला तर ते आमच्याकडे घेऊन येतात. एवढा फरक आता आदिवासी लोकांमध्ये पडलाय.”
‘सायप्रस देशाने करुन दाखवलं’
हा आनुवांशिक आजाराचं उच्चाटन करायचं असेल तर डॉ. काटे यांच्यासारखे तज्ज्ञ महत्त्वाचे दोन उपाय सांगतायत.
एक म्हणजे मॅरेज कौन्सिलिंग आणि आणि दुसरं लग्नाची पद्धत बदलणं. सिकलसेल झालेल्या रुग्णातं लग्न नॉर्मलशी कसं होईल हे सरकारने पाहिलं तर हा कार्यक्रम प्रभावी ठरेल, असं ते सांगतात.
फोटो स्रोत, Sudam Kate research foundation
सायप्रस देशाने थालसेमिया हा रक्ताचा आनुवांशिक आजार देशातून कसा समूळ उखडून टाकला याचं उदाहरण ते देतात. तोच दृष्टीकोन सिकलसेलचं उच्चाटन करताना ठेवला पाहिजे असं त्यांचं म्हणणं आहे.
जगभरातल्या 13 शास्त्रज्ञांची टिम सायप्रसमध्ये नेमकं काय केलं गेलं हे अभ्यासण्यासाठी 1 महिना तिथे गेली होती. त्या टिममध्ये डॉ काटे यांचा समावेश होता.
ते सांगतात- “हा देश तसा कमी लोकसंख्येचा आहे. 1976 साली 7 लाख लोकांची रक्त तपासणी केली गेली. चर्चकडून लग्नाची परवानगी देताना रक्त तपासणीचं कार्ड बंधनकारक केलं गेलं.
गरोदर आईच्या गर्भातील रक्ताचा नमुनाही तपासला जाई. जर रक्तनमुना थॅलिसिमिया सदोष असेल तर गर्भपात करणं अनिवार्य असे.
ख्रिश्चन धर्मीय समाज असल्याने या गर्भपाताला काही लोकांनी जोरदार विरोध केला. पण हा विरोध फारसा प्रभावी राहिला नाही. परिणामी 1983 साली सायप्रसमध्ये थॅलिसिमिया आजार असलेलं एकही बाळ जन्माला आलं नाही.”

फोटो स्रोत, Sudam Kate research foundation
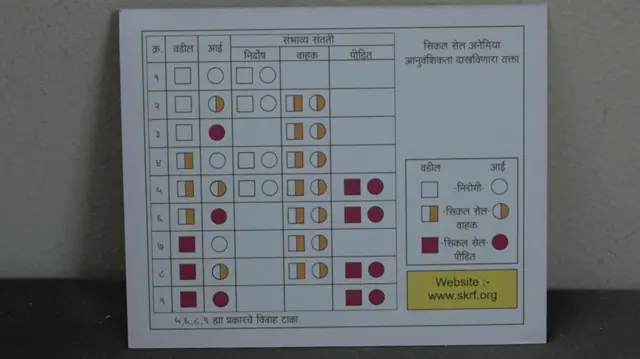
याच धर्तीवर डॉ काटे यांनी सिकलसेल पीडित रुग्णांना लाल कार्ड, सिकलसेल वाहक व्यक्तीला पिवळं कार्ड आणि निरोगी व्यक्तीला सफेद कार्ड देण्याचा प्रयोग त्यांनी भारतात सुरू केला. सोबत मॅरेज काऊंसिलिंग सुरू करण्यात आलं.
लोकांचं प्रबोधन करण्यासाठी त्यांनी एक तक्ता विकसित केला. त्यानुसार लग्नपद्धती अवलंबली आणि रक्त तपासणी केली तर सिकलसेलचा धोका टळू शकतो असं ते म्हणतात.
लग्नाआधी ब्लड टेस्ट केली
मनोज पावरा आपल्या कुटुंबात आणि नातेवाईकांना रक्त तपासल्या शिवाय लग्न करू नका हे सतत सांगत असतात. ते स्वतः पीडित, पत्नी नॉर्मल आहे तर तीनही मुलं सिकलसेल वाहक आहेत.
वाहकाने वाहकाशी लग्न करू नये हा नियम ते पाळतायत, म्हणूनच मोठ्या मुलाने सिकलसेल नसलेल्या नॉर्मल मुलीशी लग्न केलंय.
उत्तर महाराष्ट्रातील नंदुरबार, जळगाव, धुळे जिल्ह्यांसोबतच सिकलसेलचे रुग्ण विदर्भात आहेत. भारतात कुटुंबांच्या पाहणीत साधारण 14 लाख सिकलसेलचे रुग्ण असल्याचं आकडेवारी सांगते.
पण येत्या 3 वर्षांमध्ये 7 कोटी लोकांची तपासणी झाल्यावर निश्चितच हा आकडा कित्येक पटीने वाढेल. त्यामुळे आरोग्य व्यवस्थेवर त्याचा ताण येऊ शकतो, त्यासाठी सरकारचा कृती कार्यक्रम प्रभावी असणं गरजेचं आहे, असं तज्ज्ञ आतापासूनच सांगतायत.

नॅशनल अलायन्स ऑफ सिकलसेल ऑर्गनायझेश म्हणजेच NASCOचे सेक्रेटर गौतम डोंगरे सध्याच्या आरोग्य व्यवस्थेच्या कमतरतांवर बोट ठेवतायत. ते संस्थेच्या आंतरराष्ट्रीय नेटवर्कचेही सदस्य आहेत. ही संस्था आरोग्य मंत्रालयासोबतही काम करते. ते परदेशातील परिषदांमध्ये रुग्णांचं प्रतिनिधीत्व करतात.
ते स्वतः सिकलसेल वाहक आहेत, आणि त्यांचा एक मुलगा पीडित आहे.
भारतात प्राथमिक आरोग्य केंद्र, ग्रामीण रुग्णालय इतकंच काय जिल्हा रुग्णालयात सिकलसेल रुग्णांचं निदान होईल वा तिथे उपचार होतील अशी परिस्थिती नाही, त्यामुळे आव्हानं खूप मोठी असं डोंगरे सांगतात.
“ग्रामीण रुग्णालयात रक्ताच्या आजारांचा डॉक्टर म्हणजेच हेमोटोलॉजिस्ट उपलब्ध नसतो. सिकलसेलवरील औषधं कशी प्रिसक्राईब करायची याची माहिती रुग्णालयांमध्ये नसते.
सर्वांत महत्त्वाचं म्हणजे या रुग्णांशी कसं बोलायचं ही जाणीव वैद्यकीय कर्मचाऱ्यांकडे क्वचित आढळते. त्यासाठी या आजारबद्दल आरोग्य यंत्रणेमधील लोकाचं प्रशिक्षण करणं गरजेचं आहे.”
“सिकलसेल पीडित रुग्णांचा 2016 पासून अपंगत्व असणाऱ्या व्यक्तींमध्ये समावेश करण्यात आलाय, पण त्याविषयी लोकांना माहिती नाही.”
इतर रक्त तपासणीसोबतच रुग्णांना ब्लड ट्रान्सफ्युजन, बोन मारो ट्रान्सप्लांट, हीप रिप्लेसमेंट थेरपीची गरज असते, त्याचीही ठोस व्यवस्था करण्याची गरज असल्याचं ते सांगतात.
सायलंट किलर म्हणून समजल्या जाणाऱ्या या आजाराबद्दल जनजागृती होणं गरजेचं आहे, तरंच भारताला सिकलसेलचं मिशन गाठणं सोपं जाईल.
हेही वाचलं का?
(बीबीसी न्यूज मराठीचे सर्व अपडेट्स मिळवण्यासाठी आम्हाला YouTube, Facebook, Instagram आणि Twitter वर नक्की फॉलो करा.
'सोपी गोष्ट' आणि '3 गोष्टी' हे मराठीतले बातम्यांचे पहिले पॉडकास्ट्स तुम्ही Gaana, Spotify, JioSaavn आणि Apple Podcasts इथे ऐकू शकता.)