"Ніби наукова фантастика". Як нове лікування знищує рак

Автор фото, Emmanuel Lafont/BBC
- Author, Джеймі Дюхарме
- Role, BBC Future
- Час прочитання: 7 хв
Після майже 100 років розробок методи лікування, що посилюють імунну систему організму для боротьби з раком, досягають розквіту - і рятують життя пацієнтів.
Коли 71‑річну Морін Сідеріс лікували від раку товстої кишки у 2008 році, їй довелося лягти під ніж. Лікування було успішним, але післяопераційне відновлення виявилося виснажливим. Через чотирнадцять років у Сідеріс, яка живе в Нью‑Йорку, діагностували рак стравоходу - і цього разу лікування, запропоноване в межах клінічного випробування, виглядало радикально інакше.
Кожні три тижні вона приїжджала до онкологічного центру Memorial Sloan Kettering у Нью‑Йорку на 45‑хвилинні інфузії препарату під назвою достарлімаб. Уже через чотири місяці лікування пухлина Сідеріс зникла - без операції, хімієтерапії чи опромінення, а єдиним серйозним побічним ефектом стала надниркова недостатність, що спричиняє втому.
"Це неймовірно, - каже вона. - Майже як наукова фантастика".
Однак це - реальність.
Сідеріс - одна з дедалі більшої кількості пацієнтів, яких лікують від раку за допомогою імунотерапії - методу лікування, що після більш ніж століття розвитку починає працювати в повну силу. Разом із ним з'являється надія на персоналізовану терапію, тривалу ремісію та меншу кількість побічних ефектів порівняно з іншими методами, такими як хімієтерапія та променева терапія.
"У мене перехоплює подих і з'являються мурашки по шкірі", - каже Дженніфер Варго, професорка хірургічної онкології та дослідниця імунотерапії в онкологічному центрі MD Anderson у Техасі.
"Люди живуть - і живуть із високою якістю життя. Ми говоримо про виліковування", - додає вона.
Організм має природну здатність "виявляти та знищувати клітини, які виглядають як "чужорідні"", пояснює Карен Кнудсен, виконавча директорка Інституту імунотерапії раку Паркер - американської некомерційної організації, що сприяє розвитку імунотерапії.
Якщо система працює належним чином, це має стосуватися й клітин, які стали раковими.
Але іноді ракові клітини уникають або перехитрюють цю систему, що призводить до небезпечного неконтрольованого росту. Вони ховаються на видноті, бо їх неможливо відрізнити від здорових клітин довкола.
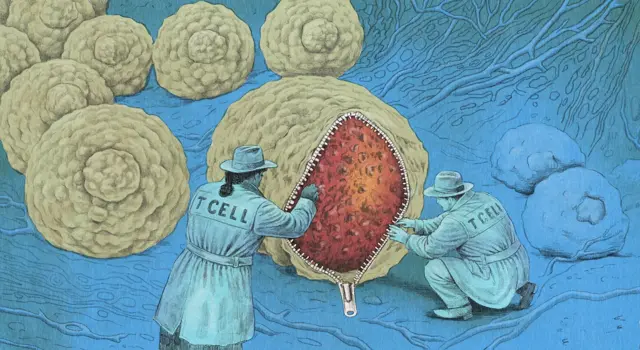
Мета імунотерапії - зірвати цю маску, щоб імунна система побачила ракові клітини такими, якими вони є. Вона посилює захисні механізми імунітету, щоб той міг знаходити й знищувати злоякісні клітини - з потенційно вражаючими результатами.
Як імунотерапія бореться з раком сьогодні
Як дізнатися головне про Україну та світ?
Підписуйтеся на наш канал тут.
Кінець Whatsapp
Двома найвідомішими формами імунотерапії є CAR‑T‑клітинна терапія та інгібітори імунних контрольних точок.
CAR‑T‑клітинна терапія передбачає вилучення Т‑клітин (високоспецифічних імунних клітин, які вистежують і знищують певних чужорідних загарбників) із крові пацієнта, їхню модифікацію в лабораторії таким чином, щоб вони могли знаходити й атакувати ракові клітини, а потім повернення цих "підсилених" Т‑клітин в організм. Нині такі методи застосовують для лікування раків крові.
Інгібітори імунних контрольних точок - це препарати, які вимикають вбудований "вимикач" імунної системи. Цей запобіжник має важливу функцію - він не дозволяє надмірно агресивним імунним реакціям пошкоджувати здорові клітини. Однак деякі ракові клітини можуть увімкнути цей вимикач, змушуючи Т‑клітини "відступити" і таким чином уникнути виявлення. Інгібітори контрольних точок цьому запобігають, тому Т‑клітини розпізнають ракові клітини як загрозу й починають атаку.
Науковці, які заклали основу цієї інновації, отримали Нобелівську премію у 2018 році, і сьогодні ці препарати застосовують при багатьох видах раку.
Втім, обидва підходи мають обмеження. Хоча дослідження тривають, ученим було складно змусити CAR‑T‑клітинну терапію ефективно працювати проти твердих пухлин (на відміну від раків крові), на які припадає понад 90% нових діагнозів. До того ж це лікування дороге й трудомістке в застосуванні.
Автор фото, Emmanuel Lafont/BBC
Інгібітори імунних контрольних точок, своєю чергою, можуть супроводжуватися "калейдоскопом побічних ефектів", каже Самра Турайліч, онкологиня з Інституту Френсіса Кріка в Лондоні.
Річ у тім, що вимикачі імунної системи призначені для того, щоб не дозволяти організму атакувати власні тканини, а усунення цього захисту може поставити під загрозу не лише пухлини, а й неракові клітини.
За даними Національного інституту раку США, поширені побічні ефекти включають шкірні висипи, діарею та втому, а в рідкісних випадках можливе запалення печінки, серця й нирок. Такий компроміс може бути виправданим, якщо препарат контролює агресивний рак. Але так буває не завжди.
Велика проблема для всієї онкології, за словами Турайліч, полягає в тому, що жодна імунотерапія не працює у 100% пацієнтів. Причин може бути багато - від структури пухлини, яка зменшує її доступність для імунної системи, до характеристик самих імунних клітин. Загалом на імунотерапію відповідають приблизно від 20% до 40% пацієнтів.
Це означає, що багато людей - фактично більшість - наражаються на побічні ефекти, не кажучи вже про втрачений час і надії, без значної користі.
Багатовекторні підходи
Як зробити так, щоб більше пацієнтів отримували користь від імунотерапії? Дослідники підходять до цієї проблеми з багатьох боків.
Дослідження Варго, хоч і попередні, свідчать, що пацієнти, які дотримуються дієти з високим вмістом клітковини, можуть мати кращі результати завдяки змінам у кишковому мікробіомі, які можуть впливати і на імунну систему, і на пухлину.
Інші несподівані дослідження вказують, що статини - недорогі й доступні препарати для зниження рівня холестерину - можуть посилювати ефект імунотерапії через неочікувані зміни в клітинній комунікації.
Може мати значення навіть час лікування: деякі нещодавні дослідження натякають, що пацієнти, які отримують лікування в ранні години, мають кращі результати, ніж ті, кого лікують пізніше.
Ще одним способом підвищити ефективність може бути поєднання імунотерапії з іншими методами лікування раку, такими як променева терапія або ультразвук.
"Опромінення насправді може… зробити пухлину видимою для імунної системи", - пояснює Сандра Демарія з медичного центру Weill Cornell, яка досліджувала цей комбінований підхід.
Ультразвукова терапія, що використовує високочастотні звукові хвилі для атаки пухлин, може діяти подібно.
Інші дослідники використовують здатність імунотерапії до індивідуалізації, ретельно підбираючи для пацієнтів найкраще можливе лікування.
Персоналізована медицина викликає ентузіазм у багатьох галузях, але Кнудсен наголошує, що для онкології вона особливо важлива з огляду на різноманітність захворювання.
"Рак - це не одна хвороба, - каже Кнудсен. - Це 200 різних хвороб, які виникають з різних причин і потребують різного лікування".
Навіть у двох пацієнтів з однаковим типом і стадією раку хвороба на клітинному рівні може бути різною.
"Галузь перебуває в точці перелому, - каже Демарія. - Ми можемо перейти до лікування не раку, а конкретного пацієнта".
Вчені з Memorial Sloan Kettering Cancer Center вже випробували одну багатообіцяльну стратегію, засновану на відкритті, що пухлини з певним генетичним профілем добре реагують на інгібітори імунних контрольних точок, такі як достарлімаб. У двох невеликих дослідженнях 2022 і 2024 років, присвячених лікуванню раку прямої кишки з таким профілем, терапія повністю знищила пухлини.
Згодом команда розширила дослідження, охопивши 117 пацієнтів із різними типами пухлин - зокрема раком стравоходу, сечового міхура та шлунка - які мали той самий генетичний підпис. Із 103 людей, які завершили повний курс лікування, у 84, включно із Сідеріс, пухлини повністю зникли; лише двом знадобилася додаткова операція.
Дослідники з MD Anderson повідомили про подібні результати для підходу з використанням іншого інгібітора контрольних точок. Інші групи також показали, що - навіть якщо пацієнтам зрештою все ж роблять операцію - їхні хірургічні результати можуть бути кращими, принаймні в деяких випадках, якщо пухлини спершу атакують імунотерапією.
Хоча потрібні подальші дослідження, такі результати є обнадійливими, оскільки вони відкривають шлях до менш інвазивної, але високоефективної ери лікування, каже Луїс Діас, керівник напряму пухлин в онкологічному відділенні Memorial Sloan Kettering.
"Ми маємо перейти від середньовіччя до сучасності, - каже він. - Видаляти пряму кишку, шлунок чи сечовий міхур - ми повинні робити краще, ніж це".
Застереження полягає в тому, що лише близько 5% пухлин мають генетичний склад, який робить їх придатними для безопераційного імунотерапевтичного лікування, яке вивчали Діас і його колеги.
"Для інших 95% потрібно щось таке ж ефективне", - каже він.
Обіцянка протиракових вакцин
З цією метою дослідники продовжують шукати нові підходи до імунотерапії та вдосконалювати старі - зокрема протиракові вакцини.
Традиційні вакцини знайомлять організм із частинами патогена, наприклад вірусу, щоб він міг "потренуватися" формувати імунну відповідь на справжню загрозу. Подібна концепція може працювати й для раку, каже Кнудсен, - але її можна використовувати для лікування, а не для профілактики.
Автор фото, Emmanuel Lafont/BBC
Ракові клітини вкриті різноманітними поверхневими білками. Використовуючи вакцинні технології, дослідники можуть навчити імунну систему пацієнта розпізнавати й атакувати ці білки, запускаючи потужну відповідь проти конкретного раку, пояснює Кнудсен.
Вже є попередні докази на підтримку цього підходу. Дослідники з онкологічного інституту Dana‑Farber у США нещодавно створили персоналізовані вакцини для дев'яти людей з одним типом раку нирки. Після хірургічного видалення пухлин пацієнтів вакцинували, щоб позбутися будь‑яких залишкових пухлинних клітин в організмі. У дослідженні, опублікованому у 2025 році, команда повідомила, що всі дев'ять пацієнтів сформували цільову протиракову імунну відповідь і не мали ознак раку через роки після операції.
Персоналізовані вакцини також продемонстрували перспективність у лікуванні меланоми.
"Це сміливий новий світ, - каже Кнудсен. - Це і є визначення прецизійної медицини. Тепер ми, можливо, зможемо дуже швидко розробляти вакцинальні стратегії проти саме тієї пухлини, яка у вас є".
Попри цей ентузіазм, попереду ще довгий шлях. Потрібні додаткові дослідження, щоб підтвердити деякі обнадійливі методи, які нині вивчають, і наблизитися до майбутнього, в якому лікарі зможуть точно й надійно підбирати пацієнтам лікування, що працюватиме проти їхнього конкретного раку.
"Було багато дуже перспективних мішеней і нових препаратів, які не пройшли далі ранніх фаз клінічних випробувань", - застерігає Демарія.
Можливо, певна підгрупа пацієнтів не реагуватиме на жоден вид імунотерапії, каже Діас. Різні раки мають різні "суперздібності", які дозволяють їм рости й процвітати, й імунна система є кращим супротивником для одних, ніж для інших.
Але для пацієнтів, які відповідають на лікування, імунотерапія вже доводить, що вона не лише рятує життя, а й змінює його.
Сідеріс, пацієнтка з Нью‑Йорка, яка брала участь у випробуванні Діаса, відчуває себе частиною світлішого майбутнього онкології.
"Ми рухаємося в такому чудовому напрямку, - каже вона. - Один із лікарів сказав мені, що за 10 років будь‑яка хімієтерапія та опромінення виглядатимуть як кровопускання - настільки це буде застаріло".
End of Підписуйтеся на нас у соцмережах